Многие люди ощущали боль в грудине. Причины, по которым болит грудина, могут быть разными. Это состояние вызывают серьезные болезни или физическое перенапряжение. Часто боль в грудной клетке посередине связывают с проблемами сердца. Подобные опасения не беспочвенные, ведь этот симптом порой свидетельствует о наличии сердечных заболеваний. В любом случае, если появляется боль за грудиной, необходимо без ожиданий обращаться к врачу. Так можно выяснить, почему болит грудина и как избавиться от этого ощущения в области грудной клетки.
Причины боли в грудной клетке
Первоисточниками болезненных ощущений могут быть разные причины. Часто боль в грудине возникает, если имеется:
- инфаркт миокарда, стенокардия;
- болезни легких;
- рак и онкология;
- заболевания сердца;
- травмы грудной клетки;
- болезни ЖКТ;
- обострение язвенных болезней;
- патология пищевода;
- тромбоэмболия;
- острый панкреатит.
Если причиной является инфаркт или стенокардия, то боль в грудной клетке посередине сопровождается покалыванием. В такой ситуации нужно немедленно ехать в больницу. Ведь такое ощущение является опасным симптомом, который может привести к смерти. Причины болезненного самочувствия могут быть разными: порой болезни психогенного характера вызывают боль в грудине. Болевое ощущение может быть острым, давящим, колющим, тупым, а находиться может в средней или верхней части грудной клетки. Если наблюдается ноющая легкая боль за грудиной, то опасность для здоровья и жизни невелика. В отличие от резкого и сильного болевого приступа. Причины такого ощущения различны: от травм позвоночника, неврологических болезней до нарушений в работе ЖКТ. Травмы после ДТП, полученные на тренировке или в драке, также могут вызвать боль в грудине. В таких случаях люди, как правило, жалуются на болезненные ощущения в спине и в области грудной клетки. Ведь подобные травмы могут вызвать разрыв кровеносных сосудов или мышц, а боль за грудиной появляется при наклонах, повороте туловища и вдыхании. Если травмирована надкостница, то у человека наблюдается продолжительная боль за грудиной, которая очень медленно проходит. Когда у больного есть переломы или трещины в ребрах, то неприятные ощущения сопровождаются слабостью, вялостью, а при осмотре травмированного места недомогание усиливается.
Симптомы и болезни

Точный диагноз может поставить только врач, который осмотрел пациента, определил интенсивность и характер боли, частоту и продолжительность. Причины плохого самочувствия могут быть разными. Если имеется боль за грудиной, то это может свидетельствовать о болезнях сердечно-сосудистой системы. Когда наблюдаются постоянные болезненные ощущения, то это может быть симптомом аневризмы аорты, которая требует немедленного лечения в стационаре. При этой патологии боль в грудине не проходит долгое время и обостряется при выполнении физических нагрузок. Когда болит в середине грудной клетки, это может быть симптомом тромбоэмболии легочной артерии. При этом недуг сопровождается сильным болями, которые напоминают состояние при стенокардии. Болезненные ощущения усиливаются при движении и вдыхании, но временно исчезают, если человек употребляет обезболивающее. Если наступил инфаркт миокарда, то у человека появляются боли с левой стороны, в центре и с каждым разом усиливаются. Даже когда человек не находится в движении, болезненные ощущения не уходят. Возникает беспричинный страх, появляется одышка, тревожность. При нарушениях в работе ЖКТ, болит в середине грудной клетки. Причины различны: диафрагмальный абсцесс, рефлюкс-эзофагит, острый холецистит, панкреатит, язва желудка. Недомогание сопровождается тошнотой, отрыжкой, изжогой. Когда болит грудина утром, натощак или после приема пищи, то это свидетельствует о наличии заболеваний ЖКТ. Если появляется сильная боль в области груди, то причиной могут быть болезни дыхательной системы: пневмония, трахеит, бронхит, плеврит. При этих заболеваниях возникает длительный и сильный кашель, повреждается диафрагма и мышцы между ребрами. Если болит грудина из-за болезней дыхательной системы, нужно обеспечить человеку постельный режим, своевременный прием лекарств и пищи, исключить курение и употребление алкоголя. Не каждый знает, что делать, когда болит грудина или в центре грудной клетки. Поэтому необходимо сразу после появления симптомов обращаться к врачу. Если у человека появляются заболевания позвоночника или остеохондроз, то одним из симптомов является боль между ребрами грудины. В такой ситуации приступы возникают внезапно. Если источник боли находится выше, а болезненные ощущения возникают ниже, в области груди, то причиной являются:
- прогрессирующий остеохондроз;
- патология щитовидки;
- диафрагмальная грыжа;
- врожденные нарушения в физиологическом строении позвоночника;
- межреберная невралгия.
Если вы не знаете, что делать, когда болит грудина, не ждите, пока самочувствие улучшится. Не теряйте ни минуты, не ждите, что болезненные ощущения в области грудной клетки пройдут сами по себе. Чем раньше обратитесь к врачам, тем быстрее узнаете, почему болит грудина, а лечение будет менее трудоемким.
Первая помощь

Если болит в середине грудной клетки, то это состояние может вызвать болевой шок и потерю сознания. Учащается пульс, кожа губ и лица бледнеет, в глазах появляется страх. Сразу же вызывайте неотложку, положите человека на кровать, слегка поднимите ноги, скиньте сдавливающую одежду, максимально освободите шею, создайте условия для свободного дыхания. Попросите людей выйти из комнаты, а особенно тех, которые заставляют больного нервничать. Подготовьте нашатырный спирт. Если человек потерял сознание, это пригодится.
Основные причины болей между грудями:
- заболевания опорно-двигательного аппарата: реберный хондрит, перелом ребра;
- сердечно-сосудистые заболевания: ишемия сердца, вызванная атеросклерозом сосудов сердца; нестабильная/стабильная стенокардия; сердечная ишемия, вызванная коронарным вазоспазмом (грудная жаба); синдром пролапса митрального клапана; сердечная аритмия; перикардит.
- желудочно-кишечные заболевания: гастроэзофагеальный рефлюкс, спазм пищевода, язва желудка и двенадцатиперстной кишки, заболевания желчного пузыря;
- тревожные состояния: неопределенная тревога или "стресс", панические расстройства;
- легочные заболевания: плевродиния (плевралгия), острый бронхит, пневмония;
- неврологические заболевания;
- нехарактерная определенная или нетипичная боль между грудями.
Боль между грудями не ограничивается определенной возрастной группой, но чаще встречается у взрослых, чем у детей. Наивысший процент наблюдается среди взрослых старше 65 лет, а на втором месте - пациенты мужского пола в возрасте от 45 до 65 лет.
Частота постановки диагнозов, по возрасту и полу
|
Возрастная группа (лет) |
Наиболее распространенные диагнозы |
|
|
1. Гастроэзофагеальный рефлюкс |
||
|
2. Мышечная боль грудной стенки |
||
|
3. Реберный хондрит |
||
|
2. Мышечная боль грудной стенки |
||
|
65 и больше |
||
|
2. "Нетипичная" боль между грудями или коронарное артериальное заболевание |
||
|
1. Реберный хондрит |
||
|
2. Тревога/стресс |
||
|
1. Мышечная боль грудной стенки |
||
|
2. Реберный хондрит |
||
|
3. "Нетипичная" боль между грудями |
||
|
4. Гастроэзофагеальный рефлюкс |
||
|
1. Стенокардия, нестабильная стенокардия, инфаркт миокарда |
||
|
2. "Нетипичная" боль между грудями |
||
|
3. Мышечная боль грудной стенки |
||
|
65 и больше |
1. Стенокардия, нестабильная стенокардия, инфаркт миокарда |
|
|
2. Мышечная боль грудной стенки |
||
|
3. "Нетипичная" боль между грудями или реберный хондрит |
Не менее трудным оказывается и положение врача при первоначальной трактовке боли, когда он пытается связать ее с патологией того или иного органа. Наблюдательность клиницистов прошлого века помогала им сформулировать предположения о патогенезе боли - если приступ боли возникает без причины и прекращается самостоятельно, то вероятно, боль имеет функциональный характер. Работы, посвященные детальному анализу болей между грудями, немногочисленны; группировки болей, предлагаемые в них, далеки от совершенства. Эти недостатки обусловлены объективными трудностями анализа ощущений больного.
Сложность интерпретации болевых ощущений в груди обусловлена еще и тем, что обнаруживаемая патология того или иного органа грудной клетки или костно-мышечного образования еще не означает, что именно она является источником боли; иначе говоря, выявление болезни не означает, что причина болевых ощущений точно определена.
При оценке пациентов с болью между грудями, врач должен взвесить все соответствующие варианты потенциальных причин боли, определить, когда необходимо вмешательство, и сделать выбор среди практически безграничного количества диагностических и терапевтических стратегий. Все это необходимо осуществить, одновременно реагируя на дистресс, который переживают пациенты, озабоченные наличием опасного для жизни заболевания. Сложность в диагностике еще более усложняется тем фактом, что боль между грудями часто представляет собой сложное взаимодействие психологических, патологических и психосоциальных факторов. Это делает ее наиболее типичной проблемой в первичной медицинской помощи.
При рассмотрении боли между грудями необходимо учитывать (как минимум) следующие пять элементов: предрасполагающие факторы; характеристику приступа боли; продолжительность болевых эпизодов; характеристику собственно боли; факторы, снимающие боль.
При всем многообразии причин, вызывающих болевые ощущения в грудной клетке, болевые синдромы можно сгруппировать.
Подходы к группировкам могут быть различными, но в основном они построены по нозологическому или органному принципу.
Условно можно выделить 6 следующих групп причин боли между грудями:
- Боли, обусловленные заболеваниями сердца (так называемые сердечные боли). Эти болевые ощущения могут быть результатом поражения или дисфункции коронарных артерий - коронарогенные боли. В происхождении некоронарогенных болей "коронарный компонент" не принимает участия. В дальнейшем мы будем употреблять термины "сердечный болевой синдром", "сердечные боли", понимая их связь с той или иной патологией сердца.
- Боли, вызванные патологией крупных сосудов (аорта, легочная артерия и ее разветвления).
- Боли обусловленные патологией бронхолегочного аппарата и плевры.
- Боли, связанные с патологией позвоночника, передней грудной стенки и мышц плечевого пояса.
- Боли, обусловленные патологией органов средостения.
- Боли, связанные с заболеваниями органов брюшной полости и патологией диафрагмы.
Боли в области груди также подразделяются на острые и длительно существующие, с явной причиной и без видимой причины, "неопасные" и боли, служащие проявлением опасных для жизни состояний. Естественно, что в первую очередь необходимо установить, опасна боль или нет. К "опасным" болям относятся все разновидности ангинозных (коронарогенных) болей, боль при тромбоэмболии легочной артерии (ТЭЛА), расслаивающей аневризме аорты, спонтанном пневмотораксе. К "неопасным" - боли при патологии межреберных мышц, нервов, костно-хрящевых образований грудной клетки. "Опасные" боли сопровождаются внезапно развившимся тяжелым состоянием или выраженными расстройствами функции сердца или дыхания, что сразу позволяет сузить круг возможных заболеваний (острый инфаркт миокарда, ТЭЛА, расслаивающая аневризма аорты, спонтанный пневмоторакс).
Основные причины острой боли между грудями, представляющие опасность для жизни:
- кардиологические: острая или нестабильная стенокардия, инфаркт миокарда, расслаивающая аневризма аорты;
- легочные: легочная эмболия; напряженный пневмоторакс.
Следует отметить, что правильная интерпретация боли между грудями вполне возможна при обычном физикальном обследовании больного с использованием минимального числа инструментальных методов (обычное электрокардиографическое и рентгенологическое исследование). Ошибочное первоначальное представление об источнике болей, помимо увеличения срока обследования больного, нередко приводит к тяжелым последствиям.
Анамнез и данные физикального осмотра для определения причин болей между грудями
|
Данные анамнеза |
|||
|
Сердечная |
Желудочно-кишечная |
Опорно-двигательная |
|
|
Предрасполагающие факторы |
Мужской пол. Курение. Повышенное кровяное давление. Гиперлипидемия. Инфаркт миокарда в семейном анамнезе |
Курение. Употребление алкоголя |
Физическая активность. Новый вид деятельности. Злоупотребления. Повторяющиеся действия |
|
Характеристика приступа боли |
При высоком уровне напряжения или при эмоциональном стрессе |
После принятия пищи и/или на голодный желудок |
При активности или после |
|
Продолжительность боли |
От нескольких минут до нескольких часов |
От часов до дней |
|
|
Характеристика боли |
Давление или «жжение» |
Давление или сверлящая боль |
Острая, локальная, вызвана движениями |
|
Факторы, снимающие боль |
Нитропрепараты под язык |
Принятие пищи. Антациды. Антигистаминные препараты |
Отдых. Анальгетики. Нестероидные противовоспалительные препараты |
|
Подтверждающие данные |
При приступах стенокардии возможны нарушения ритма или шумы |
Болезненность в эпигастральной области |
Боль при пальпации в паравертебральных точках, в местах выхода межреберных нервов, болезненность периоста |
Кардиалгии (неангинозные боли). Кардиалгии, обусловленные теми или иными заболеваниями сердца, встречаются весьма часто. По своему происхождению, значению и месту в структуре заболеваемости населения эта группа болей крайне неоднородна. Причины подобных болей и патогенез их весьма разнообразны. Заболевания или состояния, при которых наблюдаются кардиалгии, следующие:
- Первичные или вторичные сердечно-сосудистые функциональные расстройства - так называемый сердечно-сосудистый синдром невротического типа или нейроциркуляторная дистония.
- Заболевания перикарда.
- Воспалительные заболевания миокарда.
- Дистрофия сердечной мышцы (анемии, прогрессирующая мышечная дистрофия, алкоголизм, авитаминоз или голодание, гипертиреоз, гипотиреоз, катехоламиновые воздействия).
Как правило, неангинозные боли отличаются доброкачественностью, так как не сопровождаются коронарной недостаточностью и не приводят к развитию ишемии или некроза миокарда. Однако у больных с функциональными расстройствами, приводящими к повышению (обычно кратковременному) уровня биологически активных веществ (катехоламинов), вероятность развития ишемии все же существует.
Боли между грудями невротического происхождения. Речь идет о болевых ощущениях в области сердца, как об одном из проявлений невроза или нейроциркуляторной дистонии (вегето-сосудистой дистонии). Обычно это боли ноющего или колющего характера, разной интенсивности, иногда длительные (часы, сутки) или, наоборот, очень кратковременные, мгновенные, пронизывающие. Локализация этих болей очень различная, не всегда постоянная, практически никогда не бывает загрудинной. Боли могут усиливаться при физической нагрузке, но обычно при психоэмоциональном напряжении, усталости, без четкого эффекта применения нитроглицерина, не уменьшаются в состоянии покоя, а, иногда, напротив, больные лучше себя чувствуют при движении. В диагностике принимается во внимание наличие признаков невротического состояния, вегетативной дисфункции (потливость, дермографизм, субфебрилитет, колебания пульса и артериального давления), а также молодой или средний возраст пациентов, преимущественно женского пола. У этих больных отмечаются повышенная утомляемость, снижение толерантности к физической нагрузке, беспокойство, депрессия, фобии, колебания пульса, артериального давления. В противоположность выраженности субъективных нарушений объективное исследование, в том числе с использованием различных дополнительных методов, не выявляет определенной патологии.
Иногда среди этих симптомов невротического происхождения выявляется так называемый гипервентиляционный синдром. Этот синдром проявляется произвольным или непроизвольным учащением и углублением дыхательных движений, тахикардией, возникающими в связи с неблагоприятными психоэмоциональными воздействиями. При этом могут возникать боли между грудями, а также парестезии и мышечные подергивания в конечностях в связи с возникающим респираторным алкалозом. Имеются наблюдения (неполностью подтвержденные), свидетельствующие о том, что гипервентиляция может приводить к снижению миокардиапьного потребления кислорода и провоцировать коронароспазм с болями и изменениями ЭКГ. Возможно, что именно гипервентиляция может служить причиной появления болей в области сердца при проведении пробы с физической нагрузкой у лиц с вегето-сосудистой дистонией.
Для диагностики этого синдрома проводится провокационная проба с индуцированной гипервентиляцией. Больного просят дышать более глубоко - 30-40 раз в мин в течение 3-5 мин или до появления обычных для больного симптомов (боли между грудями, головные боли, головокружение, одышка, иногда полуобморочное состояние). Появление этих симптомов в процессе выполнения пробы или через 3-8 мин после ее окончания при исключении других причин болей имеет вполне определенное диагностическое значение.
Гипервентиляция у некоторых больных может сопровождаться аэрофагией с появлением болевых ощущений или чувства тяжести в верхней части эпигастральной области вследствие растяжения желудка. Эти боли могут распространяться вверх, за грудину, в шею и область левой лопатки, симулируя стенокардию. Такие боли усиливаются при надавливании на эпигастральную область, в положении лежа на животе, при глубоком дыхании, уменьшаются при отрыжке воздухом. При перкуссии находят расширение зоны пространства Траубе, в том числе тимпанит над областью абсолютной тупости сердца, при рентгеноскопии - увеличенный желудочный пузырь. Сходные боли могут возникать при растяжении газами левого угла толстой кишки. В этом случае боли нередко связаны с запорами и облегчаются после дефекации. Тщательный анамнез обычно позволяет определять истинную природу болей.
Патогенез сердечных болевых ощущений при нейроциркуляторной дистонии неясен, что обусловлено невозможностью их экспериментального воспроизведения и подтверждения в клинике и эксперименте в отличие от ангинозных болей. Возможно, в связи с этим обстоятельством ряд исследователей вообще ставят под сомнение наличие боли в сердце при нейроциркуляторной дистонии. Подобные тенденции наиболее распространены среди представителей психосоматического направления в медицине. Согласно их взглядам, речь идет о трансформации психоэмоциональных расстройств в болевое ощущение.
Происхождение боли в сердце при невротических состояниях находит объяснение и с позиций кортико-висцеральной теории, согласно которой при раздражении вегетативных приборов сердца возникает патологическая доминанта в центральной нервной системе с образованием порочного круга. Есть основания полагать, что боль в сердце при нейроциркуляторной дистонии возникает вследствие нарушения метаболизма миокарда на фоне чрезмерной адреналовой стимуляции. При этом наблюдаются снижение содержания внутриклеточного калия, активация процессов дегидрирования, повышение уровня молочной кислоты и увеличение потребности миокарда в кислороде. Гиперлактатемия является хорошо доказанным фактом при нейроциркуляторной дистонии.
Клинические наблюдения, свидетельствующие о тесной связи болевых ощущений в области сердца и эмоциональных воздействий, подтверждают роль катехоламинов в качестве пускового механизма возникновения боли. В пользу этого положения свидетельствует тот факт, что при внутривенном введении изадрина больным нейроциркуляторной дистонией у них возникают боли в области сердца типа кардиалгии. Очевидно, катехоламиновой стимуляцией можно объяснить также провоцирование кардиалгии пробой с гипервентиляцией, а также возникновение ее на высоте дыхательных расстройств при нейроциркуляторной дистонии. Подтверждением этого механизма могут служить также положительные результаты лечения кардиалгии дыхательными упражнениями, направленными на ликвидацию гипервентиляции. Определенную роль в формировании и поддержании болевого сердечного синдрома при нейроциркуляторной дистонии играет поток патологических импульсов, поступающих из зон гипералгезии в области мышц передней грудной стенки в соответствующие сегменты спинного мозга, где, согласно "воротной" теории, возникает феномен суммации. При этом отмечается обратный поток импульсов, вызывающий раздражение грудных симпатических ганглиев. Безусловно, имеет значение и низкий порог болевой чувствительности при вегето-сосудистой дистонии.
В возникновении боли могут играть роль такие, еще недостаточно изученные факторы, как нарушение микроциркуляции, изменения реологических свойств крови, повышение активности кининкалликреиновой системы. Не исключено, что при длительном существовании тяжелой вегето-сосудистой дистонии возможен ее переход в ИБС с неизмененными коронарными артериями, при которой боли обусловлены спазмом коронарных артерий. При направленном изучении группы больных с доказанной ИБС с неизмененными коронарными артериями было установлено, что все они в прошлом страдали тяжелой нейроциркуляторной дистонией.
Кроме вегето-сосудистой дистонии, кардиалгии наблюдаются и при других заболеваниях, но боль при этом выражена в меньшей степени и обычно никогда не выступает в клинической картине болезни на первый план.
Происхождение боли при поражении перикарда вполне понятно, так как в перикарде имеются чувствительные нервные окончания. Более того, было показано, что раздражение тех или других зон перикарда дает различную локализацию болей. Например, раздражение перикарда справа вызывает болевые ощущения по правой срединно-ключичной линии, а раздражение перикарда в области левого желудочка сопровождается болью, распространяющейся по внутренней поверхности левого плеча.
Боли при миокардитах различного происхождения - весьма частый симптом. Интенсивность их обычно невелика, однако в 20 % случаев их приходится дифференцировать с болью, обусловленной ИБС. Боли при миокардитах, вероятно, связаны с раздражением нервных окончаний, расположенных в эпикарде, а также с воспалительным отеком миокарда (в острой фазе болезни).
Еще более неопределенно происхождение боли при миокардиодистрофиях различного происхождения. Вероятно, болевой синдром обусловлен нарушением метаболизма миокарда, концепция о местных тканевых гормонах, убедительно представленная Н.Р. Палеевым и соавт. (1982), может пролить свет и на причины болей. При некоторых миокардиодистрофиях (вследствие анемии или хронического отравления окисью углерода) боли могут иметь смешанное происхождение, в частности ишемический (коронарогенный) компонент имеет существенное значение.
Следует остановиться на анализе причин боли у больных с гипертрофией миокарда (вследствие легочной или системной гипертензии, клапанных пороков сердца), а также при первичных кардиомиопатиях (гипертрофической и дилатационной). Формально эти заболевания упомянуты во второй рубрике ангинозных болей, обусловленных повышением потребности миокарда в кислороде при неизмененных коронарных артериях (так называемые некоронарогенные формы). Однако при этих патологических состояниях в ряде случаев возникают неблагоприятные гемодинамические факторы, вызывающие относительную ишемию миокарда. Полагают, что боль типа стенокардии, наблюдающаяся при аортальной недостаточности, зависит, прежде всего, от низкого диастолического давления, а следовательно, и низкой коронарной перфузии (коронарный кровоток реализуется во время диастолы).
При аортальном стенозе или идиопатической гипертрофии миокарда появление боли связывают с нарушением коронарного кровообращения в субэндокардиальных отделах вследствие значительного повышения внутримиокардиального давления. Все болевые ощущения при этих заболеваниях можно обозначить как метаболически или гемодинамически обусловленные ангинозные боли. Несмотря на то, что они формально не относятся к ИБС, следует иметь в виду возможность развития мелкоочаговых некрозов. Вместе с тем характеристика этих болей часто не соответствует классической стенокардии, хотя возможны и типичные приступы. В последнем случае дифференциальный диагноз с ИБС особенно сложен.
Во всех случаях обнаружения некоронарогенных причин происхождения болей между грудями учитывают то, что их наличие совсем не противоречит одновременному существованию ИБС и соответственно требует проведения обследования больного с целью ее исключения или подтверждения.
Боли между грудями, обусловленные патологией бронхолегочного аппарата и плевры. Боль довольно часто сопутствует разнообразной легочной патологии, встречаясь как при острых, так и при хронических заболеваниях. Однако она обычно не является ведущим клиническим синдромом и достаточно легко дифференцируется.
Источником болевых ощущений служит париетальная плевра. От болевых рецепторов, расположенных в париетальной плевре, афферентные волокна идут в составе межреберных нервов, поэтому боль четко локализуется на пораженной половине грудной клетки. Другой источник боли - слизистая оболочка крупных бронхов (что хорошо доказывается при бронхоскопии) - афферентные волокна от крупных бронхов и трахеи идут в составе блуждающего нерва. Слизистая оболочка мелких бронхов и легочной паренхимы, вероятно, не содержит болевых рецепторов, поэтому болевые ощущения при первичном поражении этих образований появляются лишь тогда, когда патологический процесс (пневмония или опухоль) достигает париетальной плевры или распространяется на крупные бронхи. Наиболее сильные боли отмечаются при деструкции легочной ткани, приобретая иногда высокую интенсивность.
Характер болевых ощущений в какой-то мере зависит от их происхождения. Боли при поражении париетальной плевры обычно колющие, четко связаны с кашлем и глубоким дыханием. Тупую боль связывают с растяжением медиастинальной плевры. Сильная постоянная боль, усиливающаяся при дыхании, движении рук и плечевого пояса, может указывать на прорастание опухоли в грудную клетку.
Наиболее частыми причинами легочно-плевральных болей являются пневмонии, абсцесс легкого, опухоли бронхов и плевры, плевриты. При болях связанных с пневмонией, сухим или экссудативным плевритом при аускультации могут быть обнаружены хрипы в легких, шум трения плевры.
Тяжелая пневмония у взрослых имеет следующие клинические признаки:
- умеренное или тяжелое угнетение респираторной функции;
- температура 39,5 °С или выше;
- спутанность сознания;
- частота дыхания - 30 в мин или чаще;
- пульс 120 ударов в мин или чаще;
- систолическое артериальное давление ниже 90 мм рт. ст.;
- диастолическое артериальное давление ниже 60 мм рт. ст.;
- цианоз;
- старше 60 лет - особенности: сливная пневмония, протекает тяжелее при сопутствующих тяжелых заболеваниях (диабет, сердечная недостаточность, эпилепсия).
NB! Все пациенты с признаками тяжелой пневмонии должны быть немедленно направлены на стационарное лечение! Направление в стационар:
- тяжелая форма пневмонии;
- пациенты с пневмонией из неблагополучных в социально-экономическом отношении слоев населения, или которые вряд ли будут выполнять назначения врача у себя дома; которые живут очень далеко от медицинского учреждения;
- пневмония в сочетании с другими заболеваниями;
- подозрение на атипичную пневмонию;
- пациенты, у которых нет положительной реакции на лечение.
Пневмония у детей описывается следующим образом:
- втягивание межреберных промежутков грудной клетки, цианоз и неспособность пить у маленьких детей (от 2 месяцев до 5 лет) также служит признаком тяжелой формы пневмонии, при которой требуется срочное направление в стационар;
- следует отличать пневмонию от бронхита: наиболее ценным признаком в случае пневмонии является тахипноэ.
Болевые ощущения при поражении плевры почти не отличаются от таковых при острых межреберных миозитах или травме межреберных мышц. При спонтанном пневмотораксе наблюдается острая нестерпимая боль между грудями, связанная с поражением бронхолегочного аппарата.
Боль между грудями, трудно интерпретируемая в связи с ее неопределенностью и изолированностью, наблюдается в начальных стадиях бронхогенного рака легких. Наиболее мучительная боль свойственна верхушечной локализации рака легкого, когда почти неизбежно и быстро развивается поражение общего ствола CVII и ThI нервов и плечевого сплетения. Боль локализуется преимущественно в плечевом сплетении и иррадиирует по наружной поверхности руки. На стороне поражения нередко развивается синдром Горнера (сужение зрачка, птоз, энофтальм).
Болевые синдромы возникают также и при медиастинальной локализации рака, когда сдавление нервных стволов и сплетений вызывает острую невралгическую боль в надплечье, верхней конечности, грудной клетке. Эта боль дает повод к ошибочной диагностике стенокардии, инфаркта миокарда, невралгии, плексита.
Необходимость в дифференциальной диагностике болей, обусловленных поражением плевры и бронхолегочного аппарата, с ИБС возникает в случаях, когда картина основного заболевания нечеткая и на первый план выступает боль. Кроме того, подобная дифференциация (особенно при острых нестерпимых болях) должна проводиться и с заболеваниями, вызванными патологическими процессами в крупных сосудах - ТЭЛА, расслаивающая аневризма различных отделов аорты. Сложности выявления пневмоторакса как причины острых болей связаны с тем, что во многих случаях клиническая картина этой острой ситуации бывает стертой.
Боли между грудями, связанные с патологией органов средостения, обусловлены заболеваниями пищевода (спазм, рефлюкс-эзофагит, дивертикулы), опухолями средостения и медиастинитами.
Боли при заболеваниях пищевода обычно имеют жгучий характер, локализуются загрудиной, возникают после еды, усиливаются в горизонтальном положении. Такие обычные симптомы, как изжога, отрыжка, нарушение глотания, могут отсутствовать или быть нерезко выраженными, и на первый план выступают загрудинные боли, нередко возникающие при физической нагрузке и уступающие действию нитроглицерина. Сходство этих болей со стенокардией дополняется тем, что они могут иррадиировать в левую половину грудной клетки, плечи, руки. При более детальном расспросе оказывается, однако, что боли чаще все же связаны с едой, особенно обильной, а не с физической нагрузкой, возникают обычно в положении лежа и проходят или облегчаются при переходе в положение сидя или стоя, при ходьбе, после приема антацидов, например соды, что нехарактерно для ИБС. Нередко пальпация эпигастральной области усиливает эти боли.
Загрудинные боли подозрительны также для желудочно-пищеводного рефлюкса и эзофагита. для подтверждения наличия которых имеют значение 3 вида тестов: эндоскопия и биопсия; внутрипищеводная инфузия 0,1 % раствора соляной кислоты; мониторирование внутрипищеводного рН. Эндоскопия важна для выявления рефлюкса, эзофагита и для исключения другой патологии. Рентгенологическое исследование пищевода с барием выявляет анатомические изменения, но диагностическое значение его считается относительно невысоким в связи с большой частотой ложноположительных признаков рефлюкса. При перфузии соляной кислоты (120 капель в мин через зонд) имеет значение появление обычных для больного болей. Тест считается высокочувствительным (80 %), но недостаточно специфичным, что при нечетких результатах требует повторных исследований.
При неясных результатах эндоскопии и перфузии соляной кислоты может быть проведено мониторирование внутрипищеводного рН с помощью радиотелеметрической капсулы, помещенной в нижнюю часть пищевода, в течение 24-72 ч. Совпадение по времени появления болей и снижения рН является хорошим диагностическим признаком эзофагита, т.е. действительно критерием пищеводного происхождения болей.
Боли между грудями, подобные стенокардическим, могут быть также следствием повышения моторной функции пищевода при ахалазии (спазме) кардиального отдела или диффузном спазме. Клинически в таких случаях обычно имеются признаки дисфагии (особенно при приеме твердой пищи, холодной жидкости), имеющей, в отличие от органического стеноза, непостоянный характер. Иногда на первый план выступают загрудинные боли разной продолжительности. Сложности дифференциальной диагностики обусловлены еще и тем, что этой категории больных иногда помогает нитроглицерин, который снимает спазм и боль.
Рентгенологически при ахалазии пищевода обнаруживаются расширение его нижней части и задержка в ней бариевой массы. Однако рентгенологическое исследование пищевода при наличии болей малоинформативно, вернее малодоказательно: ложноположительные результаты отмечены в 75% случаев. Более результативно проведение пищеводной манометрии с использованием трехпросветного зонда. Совпадение по времени появления болей и повышения внутрипищеводного давления имеет высокое диагностическое значение. В таких случаях может проявляться положительный эффект нитроглицерина и антагонистов кальция, которые снижают тонус гладкой мускулатуры и внутрипищеводное давление. Поэтому данные препараты могут применяться и при лечении таких пациентов, особенно в сочетании с холинолитиками.
Клинический опыт свидетельствует о том, что при патологии пищевода действительно нередко ошибочно диагностируется ИБС. В целях правильного диагноза врач должен искать у больного другие симптомы нарушения со стороны пищевода и проводить сопоставление клинических проявлений и результатов различных диагностических тестов.
Попытки разработать комплекс инструментальных исследований, который помог бы различать ангинозные и пищеводные боли, не увенчались успехом, так как часто встречается сочетание этой патологии со стенокардией, что подтверждается при помощи велоэргометрии. Таким образом, несмотря на применение различных инструментальных методов, дифференциация болевых ощущений представляет и в настоящее время большие трудности.
Медиастиниты и опухоли средостения нечасто являются причинами боли между грудями. Обычно необходимость в дифференциальной диагностике с ИБС возникает на выраженных этапах развития опухоли, когда, однако, еще отсутствуют выраженные симптомы сдавления. Появление других признаков болезни существенно облегчает диагностику.
Боли между грудями при заболеваниях позвоночника. Болевые ощущения в грудной клетке также могут быть связаны с дегенеративными изменениями позвоночника. Наиболее распространенным заболеванием позвоночника является остеохондроз (спондилез) шейного и грудного отдела, при котором наблюдается боль, сходная иногда со стенокардией. Эта патология широко распространена, так как после 40 лет изменения в позвоночнике наблюдаются часто. При поражении шейного и (или) верхнегрудного отдела позвоночника нередко наблюдается развитие вторичного корешкового синдрома с распространением болей в области грудной клетки. Эти боли связаны с ирритацией чувствительных нервов остеофитами и утолщенными межпозвонковыми дисками. Обычно при этом появляются двусторонние боли в соответствующих межреберьях, но больные довольно часто концентрируют свое внимание на загрудинной или околосердечной их локализации, относя их к сердцу. Такие боли могут быть похожи на стенокардию по следующим признакам: они воспринимаются как ощущение давления, тяжести, иногда иррадиируют в левое плечо и руку, шею, могут провоцироваться физической нагрузкой, сопровождаться ощущением одышки из-за невозможности глубокого дыхания. С учетом пожилого возраста больных в таких случаях нередко ставится диагноз ИБС со всеми вытекающими отсюда последствиями.
Вместе с тем дегенеративные изменения позвоночника и обусловленная ими боль могут наблюдаться и у больных с несомненной ИБС, что также требует четкого разграничения болевого синдрома. Возможно, в ряде случаев приступы стенокардии на фоне атеросклероза коронарных артерий у больных с поражением позвоночника возникают и рефлекторно. Безоговорочное признание такой возможности в свою очередь переносит "центр тяжести" на патологию позвоночника, уменьшая значение самостоятельного поражения коронарных артерий.
Как же избежать диагностической ошибки и поставить правильный диагноз? Конечно, важно проведение рентгенографии позвоночника, но обнаруженных при этом изменений совершенно недостаточно для диагностики, так как эти изменения могут только сопутствовать ИБС и (или) клинически не проявляться. Поэтому очень важно выяснить все особенности болевых ощущений. Как правило, боли зависят не столько от физической нагрузки, сколько от изменения положения тела. Боли нередко усиливаются при кашле, глубоком дыхании, могут уменьшаться в каком-то удобном положении больного, после приема анальгетиков. Эти боли отличаются от стенокардических более постепенным началом, большей длительностью, они не проходят в покое и после применения нитроглицерина. Иррадиация болей в левую руку происходит по дорсальной поверхности, в I и II палец, тогда как при стенокардии - в IV и V палец левой руки. Определенное значение имеет обнаружение местной болезненности остистых отростков соответствующих позвонков (триггерная зона) при надавливании или поколачивании паравертебрально и по ходу межреберий. Боли могут быть также вызваны определенными приемами: сильным надавливанием на голову по направлению к затылку или вытягиванием одной руки с одновременным поворотом головы в другую сторону. При велоэргометрии могут появляться боли в области сердца, но без характерных изменений ЭКГ.
Таким образом, для диагноза корешковых болей требуется сочетание рентгенологических признаков остеохондроза и характерных особенностей болей между грудями, не соответствующих ИБС.
Частота мышечно-фасциапьных (мышечно-дистонические. мышечно-дистрофические) синдромов составляет у взрослых 7-35 %, а в отдельных профессиональных группах достигает 40-90 %. При некоторых из них нередко ошибочно диагностируется заболевание сердца, поскольку болевой синдром при этой патологии имеет некоторое сходство с болью при сердечной патологии.
Выделяют две стадии заболевания мышечно-фасциальных синдромов (Заславский Е.С., 1976): функциональную (обратимую) и органическую (мышечно-дистрофическую). В развитии мышечно-фасциальных синдромов существует несколько этиопатогенетических факторов:
- Травмы мягких тканей с образованием кровоизлияний и серо-фибринозных экстравазатов. В результате развивается уплотнение и укорочение мышц или отдельных мышечных пучков, связок, уменьшение эластичности фасций. Как проявление асептического воспалительного процесса нередко в избыточном количестве образуется соединительная ткань.
- Микротравматизация мягких тканей при некоторых видах профессиональной деятельности. Микротравмы нарушают тканевое кровообращение, вызывают мышечно-тоническую дисфункцию с последующими морфологическими и функциональными изменениями. Этот этиологический фактор обычно сочетается с другими.
- Патологическая импульсация при висцеральных поражениях. Эта импульсация, возникающая при поражении внутренних органов, является причиной формирования различных сенсорных, моторных и трофических феноменов в покровных тканях, иннервационно связанных с измененным внутренним органом. Патологические интероцептивные импульсы, переключаясь через спинальные сегменты, идут к соответствующему пораженному внутреннему органу соединительнотканным и мышечным сегментам. Развитие мышечно-фасциальных синдромов, сопутствующих сердечно-сосудистой патологии может изменять болевой синдром настолько, что возникают диагностические трудности.
- Вертеброгенные факторы. При раздражении рецепторов пораженного двигательного сегмента (рецепторы фиброзного кольца межпозвонкового диска, задней продольной связки, капсул суставов, аутохтонных мышц позвоночника) возникают не только местные боли и мышечно-тонические нарушения, но и разнообразные рефлекторные ответы на расстоянии - в области покровных тканей, иннервационно связанных с пораженными позвоночными сегментами. Но далеко не во всех случаях отмечается параллелизм между выраженностью рентгенологических изменений позвоночника и клинической симптоматикой. Поэтому рентгенографические признаки остеохондроза еще не могут служить объяснением причины развития мышечно-фасциальных синдромов исключительно вертеброгенными факторами.
В результате воздействия нескольких этиологических факторов развиваются мышечно-тонические реакции в виде гипертонуса пораженной мышцы или группы мышц, что подтверждается при электромиографическом исследовании. Мышечный спазм является одним из источников болевых ощущений. Кроме того, нарушение микроциркуляции в мышце приводит к местной тканевой ишемии тканевому отеку, накоплению кининов, гистамина, гепарина. Все эти факторы также служат причиной болевых ощущений. Если мышечно-фасциальные синдромы наблюдаются в течение продолжительного времени, то возникает фиброзное перерождение мышечной ткани.
Наибольшие трудности в дифференциальной диагностике мышечно-фасциальных синдромов и боли кардиального происхождения встречаются при следующих вариантах синдромов: плече-лопаточном периартрите, лопаточно-реберном синдроме, синдроме передней грудной стенки, межлопаточном болевом синдроме, синдроме малой грудной мышцы, синдроме передней лестничной мышцы. Синдром передней грудной стенки наблюдается у больных после перенесенного инфаркта миокарда, а также при некоронарогенных поражениях сердца. Предпологают, что после перенесенного инфаркта миокарда поток патологических импульсов из сердца распространяется по сегментам вегетативной цепочки и приводит к дистрофическим изменениям в соответствующих образованиях. Этот синдром у лиц с заведомо здоровым сердцем может быть обусловлен травматическим миозитом.
Более редкими синдромами, сопровождающимися болью в области передней грудной стенки, являются: синдром Титце, ксифоидия, манубриостернальный синдром, скаленус-синдром.
Синдром Титце характеризуется резкой болезненностью в месте соединения грудины с хрящами II-IV ребер, припуханием реберно-хрящевых сочленений. Наблюдается преимущественно у лиц среднего возраста. Этиология и патогенез неясны. Существует предположение об асептическом воспалении реберных хрящей.
Ксифоидия проявляется резкой болью между грудями, усиливающейся при надавливании на мечевидный отросток, иногда сопровождается тошнотой. Причина болей неясна, возможно, имеется связь с патологией желчного пузыря, двенадцатиперстной кишки, желудка.
При манубриостернальном синдроме отмечают острую боль над верхней частью грудины или несколько латеральнее. Синдром наблюдается при ревматоидном артрите, однако встречается изолированно и тогда возникает необходимость дифференциации его от стенокардии.
Скаленус-синдром - сдавление нервно-сосудистого пучка верхней конечности между передней и средней лестничной мышцей, а также нормальным I или дополнительным ребром. Боль в области передней грудной стенки сочетается с болью в шее, надплечьях, плечевых суставах, иногда отмечается широкая зона иррадиации. Одновременно наблюдаются вегетативные нарушения в виде озноба, бледности кожных покровов. Отмечаются затруднение дыхания, синдром Рейно.
Резюмируя сказанное выше, следует отметить, что истинная частота болей подобного происхождения неизвестна, поэтому определить их удельный вес в дифференциальном диагнозе стенокардии не представляется возможным.
Дифференциация необходима в начальном периоде заболевания (когда в первую очередь думают о стенокардии) или в том случае, если боли, обусловленные перечисленными синдромами, не сочетаются с другими признаками, позволяющими правильно распознать их происхождение. Вместе с тем боли подобного происхождения могут сочетаться с истинной ИБС и тогда врач также должен разобраться в структуре этого сложного болевого синдрома. Необходимость в этом очевидна, поскольку правильная трактовка будет влиять как на лечение, так и прогноз.
Боли между грудями, обусловленные заболеваниями органов брюшной полости и патологией диафрагмы. Заболевания органов брюшной полости довольно часто сопровождаются болью в области сердца в виде синдрома типичной стенокардии или кардиалгии. Боли при язвенной болезни желудка и двенадцатиперстной кишки, хроническом холецистите иногда могут иррадиировать в левую половину грудной клетки, что порождает диагностические трудности, в особенности, если диагноз основной болезни еще не установлен. Подобная иррадиация боли довольно редка, однако возможность ее следует учитывать при интерпретации болей в области сердца и за грудиной. Возникновение данных болей объясняется рефлекторными воздействиями на сердце при поражениях внутренних органов, которые происходят следующим образом. Во внутренних органах обнаружены межорганные связи, посредством которых осуществляются аксон-рефлексы и, наконец, выявлены поливалентные рецепторы в сосудах и гладких мышцах. Кроме того, известно, что наряду с основными пограничными симпатическими стволами имеются еще и паравертебральные сплетения, связывающие оба пограничных ствола, а также симпатические коллатерали, располагающиеся параллельно и по бокам основного симпатического ствола. В подобных условиях афферентное возбуждение, направляясь с какого-либо органа по рефлекторной дуге, может переключиться с центростремительных на центробежные пути и таким образом передаться на различные органы и системы. Вместе с тем висцеро-висцеральные рефлексы осуществляются не только рефлекторными дугами, замыкающимися на различных уровнях центральной нервной системы, но и через вегетативные нервные узлы на периферии.
Что касается причин рефлекторных болей в области сердца, то предполагают, что длительно существующий болезненный очаг нарушает первичную афферентную им пульсацию из органов вследствие изменения реактивности расположенных в них рецепторов и таким путем становится источником патологической афферентации. Патологически измененная импульсация ведет к образованию доминантных очагов раздражения в коре и подкорковой области, в частности в гипоталамическом отделе и в сетчатом образовании. Таким образом, иррадиация этих раздражений совершается при помощи центральных механизмов. Отсюда патологические импульсы передаются эфферентными путями через нижележащие отделы центральной нервной системы и далее по симпатическим волокнам достигают сосудодвигательных рецепторов сердца.
Причинами загрудинной боли также могут быть диафрагмальные грыжи. Диафрагма является богато иннервируемым органом в основном за счет диафрагмального нерва. Он проходит по переднему внутреннему краю m. scalenus anticus. В средостении он идет вместе с верхней полой веной, затем, минуя медиастинальную плевру, достигает диафрагмы, где разветвляется. Чаще встречаются грыжи пищеводного отверстия диафрагмы. Симптомы диафрагмальных грыж разнообразны: обычно это дисфагия и боль в нижних отделах грудной клетки, отрыжка и чувство распирания в эпигастрии. Когда грыжа временно внедряется в грудную полость, наблюдается резчайшая боль, которая может проецироваться на нижнюю левую половину грудной клетки распространяется в межлопаточную область. Сопутствующий спазм диафрагмы может вызвать отраженные вследствие раздражения диафрагмального нерва боли в левой лопаточной области и в левом плече, что позволяет предполагать "сердечные" боли. Учитывая приступообразный характер боли, появление ее у лиц среднего и пожилого возраста (преимущественно у мужчин), следует проводить дифференциальный диагноз с приступом стенокардии.
Болевые ощущения могут быть также вызваны диафрагмальным плевритом и значительно реже - поддиафрагмальным абсцессом.
Кроме того, при осмотре грудной клетки может быть обнаружен опоясывающий лишай, при пальпации можно выявить перелом ребра (местная болезненность, крепитация).
Таким образом, для выяснения причины боли между грудями и постановки правильного диагноза врачу общей практики следует проводить тщательный осмотр и опрос пациента и принимать во внимание возможность существования всех вышеприведенных состояний.
Боль в груди это один из самых распространённых симптомов многих заболеваний. Дело в том, что в этой области тела находится значительное количество нервов и сосудов, а также жизненно необходимые органы.
Как правило, само проявление не является болезнью, но обладает собственным названием торакалгией.
Обычно, пациенты не могут дать конкретный ответ, где именно проявляется торакалгия: слева, справа или посредине. Как правило, болевые ощущения варьируются.
Более того, боль в груди может носить различный характер:
- Колющая и резкая;
- Ноющая;
- Жжение;
- Сдавливание.
Важно знать, что торакалгия может быть вызвана не только нарушениями местных органов или систем, но и быть отдающей, в связи другими заболеваниями.
Стоит отметить, что боль в груди часто сопровождается затруднённым дыханием, отсутствием аппетита и плохим настроением.
Боли и хруст в суставах со временем могут привести к страшным последствиям - локальное или полное ограничение движений в суставе вплоть инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которые рекомендуют ортопеды...
Причины боли в грудной клетке посередине
Существует целый ряд причин, по которым могут возникнуть болевые ощущения посредине груди. Обычно, при обнаружении такого симптома первой ассоциацией является болезнь сердца.
И ведь действительно, многие заболевания сердца и сердечно-сосудистой системы, так или иначе, отражаются торакалгией. Но как правило, причины не всегда очевидны, поэтому при возникновении такого признака, следует диагностироваться у врача.
Следует отметить, что боль в груди может быть вызвана нарушениями в следующих системах:
- Сердечно-сосудистой;
- Дыхательной;
- Пищеварительной;
- Центральной нервной или нервной системах.
Помимо различных заболеваний, торакалгия может являться следствием травм или физическим перенапряжением.
Боль в области грудной клетке при травмах
Удары или падения, повлиявшие на позвоночник или внутренние органы, могут спровоцировать болевые ощущения в области груди посредине.
Как правило, несмотря на физическое повреждение, человеку может казаться, что у него проблемы именно с внутренними органами. Дело в том, что при травмах страдают грудные мышцы, а в связи с этим часто становится трудно дышать.
Да и на самом деле, ушиб в области груди может спровоцировать ряд неприятных симптомов, ведь сосуды, расположенные здесь, тесно связаны с сердцем. Более того, иногда следствием физических повреждений являются перелом или трещина грудины.
После физических нагрузок
Как и в предыдущем случае, при физическом перенапряжении, боль в груди обуславливается растягиванием или повреждением мышц. Обычно такой симптом распространён среди новичков в спорте.
Как правило, даже обычные отжимания могут вызвать ноющую боль в груди, если упражнение выполнять неправильно, а вернее переусердствовать.
Иные причины
 И всё-таки, нередко боль в груди может свидетельствовать о нарушениях в ЦНС или нервной системе.
И всё-таки, нередко боль в груди может свидетельствовать о нарушениях в ЦНС или нервной системе.
Всем известно, что нервная система прочно связана с дыхательной, ведь не зря все успокоительные физические практики содержат дыхательную гимнастику.
Нетрудно понять, что такое явление, как торакалгия часто принадлежит людям, которые страдают от различных стрессов или переживаний.
Но если причина, вероятно, в нервной системе, то не стоит считать этот симптом временным.
Ведь, как известно, именно заболевания нервной системы могут долго не давать о себе знать, и лишь в самый неподходящий или подходящий момент резко проявиться.
Заболевания, которые могут вызывать боль посередине грудной клетки
Заболевания сердца
Стенокардия
По-другому эту болезнь часто называют «грудная жаба». Это заболевание очень распространено среди людей среднего возраста. Стенокардия обуславливается недостаточным кровоснабжением сердца.
Симптомы, и соответственно боль в груди возникают после стрессов или физических нагрузок. Однако, впоследствии боль распространяется на соседние участки тела, в частности шею и плечи.
Инфаркт миокарда
Болезнь обуславливается недостаточностью кровоснабжения какого-либо участка сердца. Не понаслышке известно, что инфаркт — это очень опасное заболевание, симптомом которого является практически невыносимая боль в груди.
Как правило, эта болезнь распространена среди людей пожилого возраста. Однако, для того чтобы у человека случился инфаркт миокарда, этому должны способствовать некоторые другие весомые факторы.
Заболевания легких
Плеврит
Это заболевание обуславливается наличием жидкости в лёгких. Как правило, недуг сопровождается болью в груди, которая обостряется при вдохе. Больного может мучить кашель и повышенная температура.
Обычно причиной плеврита является инфекция. Не стоит затягивать с лечением этого аутоиммунного заболевания, ведь последствия могут быть весьма плачевны.
Пневмония
Широко известное заболевание лёгких тоже сопровождается болью в груди. В отличие от первого случая, пневмония обуславливается воспалением лёгких.
Наиболее определяющие симптомы болезни это постоянный кашель, одышка и повышенная температура, которую сложно сбить. Пневмония развивается на фоне пониженного иммунитета, и инфекционных возбудителей.
Туберкулёз
Как известно, эта инфекция поражает не только внутренние органы, но даже кости человека. И хотя, заразная палочка может попасть в любой отдел дыхательной системы, часто от неё страдают именно лёгкие.
Как и любая другая инфекция, туберкулёз может долго не давать о себе знать. Явные признаки инфекции это боль в груди при вдохе, а также общая слабость и недомогание. Чаще всего заражённые пациенты жалуются на потерю работоспособности.
Лечение туберкулеза должно быть индивидуальным и комплексным, ведь невыведенная инфекция начинает поражать остальные участки организма.
Заболевание пищевода
Язвенная болезнь желудка или 12 перстной кишки
Как правило, при таком заболевании торакалгия является не явной, но отражающейся. При этом больных, порой, мучают весьма сильные болевые ощущения, которые сопровождаются одышкой или затруднённым дыханием, свойственным этой болезни из-за газообразования.
Часто бывает так, что человек почувствовав боль в груди, начинает принимать таблетки от сердца, а они ему, как правило, не помогают. Потом выясняется, что причина такого признака весьма парадоксальна, и к сердцу никакого отношения не имеет.
Хотя конечно, нельзя забывать, что запущенные заболевания начинают вредить другим органам. Стоит отметить, что язвенная болезнь желудка сопровождается отсутствием аппетита или быстрым насыщением, избыточным газообразованием, изжогой, и другими нарушениями в пищеварительном тракте.
Заболевания сердечно-сосудистой системы
Гипертония
Повышенное артериальное давление не редкость среди людей различного возраста. Как известно, гипертония часто передаётся по наследству, и многие полагают, что бороться с этим недугом бесполезно и даже не нужно.
Однако, это очень ошибочное заблуждение. Если гипертония проявляется такими симптомами, как головная и грудная боли, отеки, покраснение лица и шеи, озноб и другие, то бороться с ней просто необходимо.
Как правило, такое заболевание пагубно влияет на сердце. Несмотря на ощущение перенапряжения или давления, сердце у гипертоников продолжает работать в обычном ритме.
Парадоксально, что при высоком давлении часто наблюдается пониженный пульс. Из-за сильного притока крови к сердцу может быть вызвана боль посредине груди. Как уже было сказано, при обнаружении гипертонии, недуг обязательно нужно вылечить.
Распространённый, но не всем известный недуг, под названием вегето-сосудистая дистония обладает весьма сомнительными симптомами. Дистонию нередко путают с другими заболеваниями, и для того чтобы врач установил именно этот диагноз, пациент должен пройти немало обследований.
Дело в том, что все пациенты с такой болезнью страдают по-разному. Так, одни мучаются от пониженного, другие от повышенного давления. Нередко это заболевание путают с гипертонией. Тем не менее, существенная разница все-таки существует.
Для того, чтобы у человека проявились симптомы артериальной гипертензии, ему нужно физически или эмоционально переутомиться. Вегето-сосудистая дистония в таких предпосылках не нуждается, и адреналиновый криз или паническая атака может случиться спонтанно.
При наличии такого диагноза, уязвимы сосуды больного. Стоит отметить, что у пациентов с ВСД торакалгия не является редкость.
Заболевание нервной системы
Невроз
Давно известное психогенное расстройство влияет не только на эмоции и деятельность человека, но и на физическое тело. Так, из-за эмоционального переутомления может возникнуть боль в груди.
Причём, когда причиной является невроз, то характер боли может быть, весьма, разный. Например, сначала ощущение было острым, а со временем стало ноющим или тупым.
Нельзя не отметить, что при неврозе значительно ухудшается деятельность человека. Сконцентрировавшись на внешней или внутренней проблеме, больной не в состоянии правильно или обыденно реагировать на происходящее.
Несмотря на то, что невроз является проходящим, то есть обратимым недугом, бороться с заболеванием всё-таки нужно.
Диагностика и лечение
 Из всего сказанного можно сделать вывод, что при проявлении торакалгии следует незамедлительно обратиться к врачу.
Из всего сказанного можно сделать вывод, что при проявлении торакалгии следует незамедлительно обратиться к врачу.
Ведь на самом деле, боль в той или иной части тела не всегда означает проблемы местных органов.
Иными словами, попытки самолечения могут оказаться не только неэффективными, но и вызвать ряд других проблем.
В первую очередь, нужно обратиться к терапевту, или к участковому врачу.
Если болевые ощущения вызваны не травмой или физическим перенапряжением, то пациента, как правило, будут беспокоить и другие симптомы.
При подозрении на ту или иную болезнь, врач назначит сдачу анализов или направит к другому врачу.
Так, если все признаки будут указывать на проблемы с сердцем или сердечно-сосудистой системы, то, скорее всего, придётся пройти обследование у кардиолога. Только выяснив точную причину торакалгии, врач назначит лечение.
Например, если болевые ощущения оказались следствием инфекции или аутоиммунного заболевания легких, то наверняка придётся принимать антибиотики и жаропонижающие средства.
Если причина крылась в сердечно-сосудистых нарушениях, или хуже того, болезней сердца, то, как правило, врач выпишет седативные средства.
Что касается, заболеваний, связанных с нервной системой, то тут наверняка, не обойдётся без транквилизаторов. Однако, не стоит воспринимать изложенную информацию, как должное: даже лекарства, принадлежащие одной группе имеют различные противопоказания, состав и свойства.
Иными словами, лечение всегда подбирается индивидуально, и только врачом!
И хотя, к самостоятельному лечению приступать нельзя, но терпеть боль тоже не стоит. Здесь действует принцип первой помощи. Исходя из народного методов, при торакалгии рекомендуется выпивать настойку валериана или боярышника.
Как правило, средства из этих трав практически не имеют противопоказания, а слабое седативное действие будет очень кстати при ощущении боли в груди.
Если же боль очень сильная и нестерпимая, то следует вызвать скорую помощь. Более того, ещё никто не отменял обезболивающие таблетки, поэтому можно попытаться снять боль хотя бы но-шпой.
В любом случае следует внимательно относиться к появлению таких болей, особенно связанных с физической нагрузкой или стрессовыми ситуациями.
Причины боли в груди
Инфаркт миокарда почти всегда вызывает боль разной степени выраженности от умеренной до интенсивной. Боль при инфаркте не проходит быстро. Невозможно полностью снять болевой синдром с помощью отдыха и лекарств. Об инфаркте миокарда следует помнить и при появлении выраженных болей в грудной клетке при стрессе и физической нагрузки даже у довольно молодых людей.
Приступы стенокардии также приводят к появлению боли, ощущаемой как при инфаркте миокарда, однако это другое заболевание. Большинство приступов стенокардии длится примерно 15 минут.
Изжога может вызывать чувство жгучей боли за грудиной.
Физические упражнения, падения, кашель могут приводить к болезненному перенапряжению мышц и других тканей грудной стенки. В этом случае боль усиливается при надавливании на больной участок.
Тревожное состояние, паника могут включать себя симптомы со стороны органов грудной клетки например тахикардию (частые, сильные и неритмичные удары сердца), поверхностное дыхание. К другим симптомам тревожного состояния относятся беспокойство, страх удушья, страх смерти.
Язвенная болезнь и заболевания желчного пузыря также вызывают боли, которые могут распространять на грудную клетку.
Эмболия легочной артерии это наличие тромба в артерии, идущей от сердца к легким. К факторам риска тромбоэмболии легочной артерии относятся хирургические вмешательства за последние 6 недель, ношение гипсовых повязок, длительное сидение в самолетах, автомобилях, состояние, ограничивающие подвижность. Симптомы тромбоэмболии включают внезапное прерывистое дыхание, внезапную боль в грудной клетке , которая становится все сильнее при дыхании, и иногда кашель с кровью.
Симптомы
Требуется немедленная медицинская помощь:
Боль в грудной клетке, потеря сознания или приступ кашля после физических упражнений;
- жгучая боль или давление в грудной клетке, которая распространяется на плечо, спину, шею и нижнюю челюсть;
- боль в грудной клетке продолжительностью более 15 мин, которая не облегчается после отдыха;
- боль и чувство сдавления грудной клетки в сочетании с нестабильным или ускоренным сердечным ритмом, поверхностным дыханием, тошнотой или рвотой, повышенным потоотделением, головокружением, беспокойством или обмороком;
- внезапные сильные боли в груди и прерывистое дыхание или кашель с кровью.
Что может сделать врач
Расспросить вас об истории сердечно-сосудистых заболеваний в вашей семье, о симптомах, присутствующих в настоящий момент, и о медикаментах, которые вы принимаете.
Провести осмотр, чтобы определить, связана ли боль с заболеваниями сердца или нет.
Провести необходимые обследования, включая ЭКГ, тест с физической нагрузкой, ангиографию коронарных сосудов (серия рентгеновских снимков сосудов сердца), исследования желудка и др.
Профилактика инфаркта и стенокардии
Регулярно делайте зарядку, ходите пешком. Ни в коем случае не начинайте занятия спортом или физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет вам только пользу.
Поддерживайте оптимальный для вас вес.
Держите под контролем факторы риска атеросклероза, например, высокое артериальное давление, уровень холестерина, диабет.
Пациенты, страдающие диабетом, должны регулярно контролировать уровень сахара крови.
Питайтесь регулярно.
Обязательно регулярно посещайте врача и проводите необходимые исследования. Любую проблему со здоровьем легче предотвратить или справиться с болезнью на ранних стадиях.
Если появилась боль в грудной клетке посередине, необходимо выяснить ее причину. Чаще такой симптом указывает на поражение органов дыхательной либо другой системы.
Постоянная боль в грудной клетке появляется при поражении органов брюшной полости и таза. Для подбора оптимальной терапии заболевший должен пройти обследование.
Этиология и клиника
Тупая либо резкая боль в грудной клетке — важный признак, который нельзя игнорировать. При помощи подобной клиники организм сигнализирует о развитии проблем либо нарушений.
Резкая или тупая боль в грудной клетке, почему она возникает?
Зачастую данный симптом спереди или сзади появляется при поражении сердца. Это может быть стенокардия, ишемия либо инфаркт.
В каждом случае больной ощущает проявления острой клетке слева. Иногда она иррадиирует в разные зоны тела (в спину, ребра, плечо).
Болезненность сильная, имеет колющий характер, сосредоточена посредине. Такие признаки достаточно опасны, поскольку в тяжелых случаях могут закончиться летально.
Причем болезненность между ребрами во много раз увеличивается на высоте сильного, резкого вздоха, при кашле.
Появление чувства сдавленности в грудной клетке объясняют повреждением диафрагмы и межреберных мышц. Иногда внезапно появляется сухой либо влажный кашель.
Почему может болеть посередине под грудью?
Часто подобная жалоба встречается при поражениях органов ЖКТ.
Это может быть диафрагмальный абсцесс, язвообразования двенадцатиперстной кишки либо желудка.
Обычно банальная желудочная болезненность иррадиирует в зоны грудины. Пациенты жалуются, что их сдавило что-то в груди.
Проявляемая симптоматика
Боль в груди при ходьбе либо в покое — признак самых разных недугов. Только опытный доктор сможет определить истинную причину подобного явления, использовав методики стабилизации состояния.
При детальном опросе узнают о наличии дополнительных признаков патологии, детализируют ощущения.
Сдавливающая боль при недугах пищеварительной системы сопровождается дискомфортом в желудке либо в зоне подреберья, изжогой, тошнотой и рвотой без явной причины.
Точные выводы о состоянии организма, подтверждение диагноза делают путем проведения дополнительных анализов и тестов.
Главная жалоба пациентов — приступы диспноэ. При недугах легочной сферы дополнительные признаки включают кашель, першение, болезненность в горле, лихорадку, дискомфорт в нижнем участке спины.

При подтверждении диагноза только устранение проблем с легкими избавит от дискомфорта в груди.
Если сильная боль в груди имеет кардиологическую природу — пациенты жалуются на покалывание, дискомфорт, утомляемость и одышку при минимальных нагрузках в левой части тела.
Давящая боль под грудной клеткой посередине возникает при разных недугах. Среди них:
- гастриты, рефлюкс-эзофагиты, колит, язвенные поражения желудка и кишечника, абсцессы;
- плевриты, пневмонии, трахеиты, бронхиты;
- поражения щитовидной железы;
- стенокардия, недостаточность либо ишемия миокарда;
- остеохондроз и прочие поражения грудного отдела позвоночника, что приводит к его нестабильности.
Трудно быстро устранить боль в центре грудной клетки при помощи медикаментозных средств. Поэтому если ноет в данной части тела, требуется длительное и поэтапное лечение.
Что делать, если болит грудная клетка посередине?
Для верного способа борьбы с патологией нужно обязательно сходить к врачу. Только он сможет действенно обследовать, выявить причину болезненности и назначить комплексную терапию.
Даже редкая и порой незначительная боль в середине грудной клетки указывает на развитие либо осложнение какого-либо недуга.
Поэтому только ранняя, своевременно подобранная терапия поможет исключить тяжелые последствия для организма.
Болезненность и травматизм
Нередко травматизм становится причиной поражения грудной зоны тела.
Острая боль в груди посередине может появиться после ДТП.
Другие причины у женщин и мужчин — падение, драки. Сильный, резкий удар приводит к разрыву мышц. Из-за этого развиваются невыносимые давящие ощущения.
Боль в области грудной клетки усиливается при глубоких, резких выдохах, поворотах, наклонах в стороны. Ухудшение состояния отмечают при малейших физических нагрузках.
Наиболее серьезные поражения могут провоцировать переломы либо трещины самой грудины.
При этом обычная болезненность в грудной клетке при дыхании в разы усиливается при использовании давления на грудину или при малейшем прикосновении к ней.
При подозрении на серьезное поражение важно немедля обратиться к хирургу. В таких случаях только рентген-снимок позволит выявить истинную причину неприятных симптомов.

Если возникла острая боль в грудной клетке, до врачебного осмотра больному запрещено заниматься любой работой. Ему необходимо находиться в покое, чтобы не ухудшить свое состояние.
Ноющая боль в грудной зоне может возникнуть на фоне либо после занятий спортом. Зачастую это связано с неопытностью новичков, которые выполняют упражнения, не придерживаясь техники безопасности.
Рассматриваемая симптоматика может быть связана с чрезмерными нагрузками на грудной отдел позвоночника.
Болезненность между ребрами имеет место у спортсменов, занимающихся отжиманиями на брусьях, особенно со значительным отягощением.
Болезненность от перенагрузок считается самой «безопасной». Проявления при кашле, глубоком вдохе в течение нескольких дней самостоятельно исчезают.
Но если болеть не перестает, клиника усиливается, доставляя массу неудобств, — консультация доктора неизбежна.
Поражения дыхательной, пищеварительной систем и позвоночного столба
Боль в середине груди возникает на фоне пульмонологических недугов. Это довольно распространенная причина дискомфорта в груди спереди.
 Кашель с выделением мокроты возникает при резких либо глубоких вдохах.
Кашель с выделением мокроты возникает при резких либо глубоких вдохах.
Часто имеется лихорадка, болезненность головы, мышц, суставов.
Может наблюдаться общее недомогание. В таком случае нарастает одышка.
При скоплении плевральной жидкости синеют покровы.
Тяжелые, осложненные недуги приводят к поражению межреберных мышц, диафрагмы.
Велика взаимосвязь поражения пищеварительного тракта с болезненностью в груди. Нередко малейшее желудочное расстройство отдает в зону грудины. Обычно такое проявление сопровождается:
- изжогой;
- отрыжкой кислым либо горьким;
- тошнотой;
- рвотой после употребления пищи;
- раздражительностью;
- плохим сном;
- болезненностью в желудке либо в подреберье.
Дискомфорт в груди после еды значительно усиливается. Несмотря на свою отдаленность, поражения щитовидной железы вызывают боль в верхней части груди.
Такое явление бывает при онкологических недугах железы и появлении зоба. При этом к боли присоединяются:
- общее недомогание;
- резкая смена поведения;
- медлительность;
- постоянная утомляемость;
- резкое увеличение либо уменьшение веса;
- гипотония;
- гипотермия;
- понижение физической и умственной активности.
Состояние любой части грудной клетки напрямую зависит от стабильности позвоночника. Малейшие его поражения провоцируют болезненность в груди.
Чаще всего имеет место остеохондроз позвоночного столба. При этом воспаляются хрящевые его зоны. Недуг возникает из-за неправильной осанки, длительного нахождения в неудобной позе, малоподвижности.
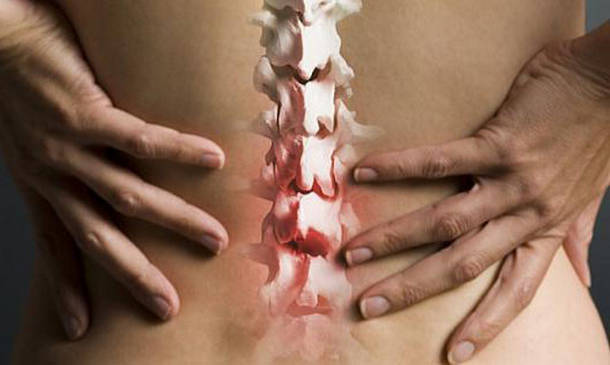
Болезненность носит постоянный характер, усиливаясь при вдохе. Она изменяется от перемены положения тела.
Доказано, что дискомфорт значительно усиливается при сгибании спины (колет либо печет), стихает — в лежачем положении или сидя с ровной спиной.
Зачастую признаки поражения позвоночника проявляются не сразу. Поначалу небольшой дискомфорт имеет место только при резких движениях.
Поэтому на боль посередине грудной клетки многие пациенты не обращают внимание. При прогрессировании грудной отдел становится малоподвижным, часто присоединяется неврологическая симптоматика.
Пациенты жалуются на межреберную невралгию. Такой специфический болевой синдром провоцирует неприятные ощущения выше солнечного сплетения, которые отдают под левую лопатку.
По интенсивности их нередко путают с сердечным приступом. Для выяснения истинной этиологии боли в центре груди рекомендуют принять таблетку Нитроглицерина, которая всегда снимет сердечный приступ.
Другие причины недуга
Другие этиологические факторы торакалгии:
Аневризма аорты
Выпячивания, расширение стенок аорты. Нарушение кровоснабжения провоцирует сильный болевой приступ ночью. Его трудно купировать. У многих пациентов на фоне этого развивается сильный продуктивный кашель, возможна одышка.
Пролапс митрального клапана
Прогиб внутрь предсердия створок митрального клапана. После сна возникает резкая кардиалгия, распространенная по всей груди, чувство общего недомогания, склонность к частым обморокам.
Гипертензия либо гипертония
Вызывает дискомфорт слева, в проекции сердца. Пациенты жалуются, что у них давит в грудной клетке.
Тромбоэмболия
Закупорка легочной артерии либо ее веток. В зависимости от величины тромба и калибра закупоренного сосуда боль сверху и одышка может быть более или менее выражены. Проявляется недомогание, возможен летальный исход.
Кардионевроз или невроз
При этом дискомфорт слева возникает на фоне избыточной эмоциональности, злоупотребления кофе, нездоровой пищей, алкоголем, табаком. Такая неправильная жизнь провоцирует давящую боль на выдохе, тахикардию, трудности в дыхании.
Нарушения вегетативной регуляции организма. Такие нарушения гомеостаза — причины боли в голове, груди, желудке, сердце. Сбои вызывают перепады давления, расстройства ЖКТ, панические атаки, страх смерти.
Дискинезия желчевыводящих путей
Спазмы пузыря и протоков провоцируют боли в грудной клетке. Приступы сходны со стенокардией, поэтому для верификации диагноза проводят дополнительные исследования.
Туберкулез
На фоне сильной торакалгии вверху отмечают кровянистые выделения при откашливании. Наблюдается субфебрилитет, недомогание, увеличенная потливость, потеря веса. Подобная клиника отмечается при новообразованиях легких. Больным становится тяжело дышать, на передний план выступает сильное исхудание, отказ от еды.
Грыжа Шморля
Провоцирует зажимание нервных корешков. На фоне этого по утрам появляются тянущие боли в спине, торакалгия, усталость в мышцах.
Сопровождается неприятными ощущениями в грудных мышцах. Внизу спины при нажатии дискомфорт усиливается.
Болезнь Бехтерева
Задняя часть спондилоартроза в запущенных стадиях приводит к сильному окостенению (анкилозу) позвоночника. Заболевших беспокоит ограниченность движений, дискомфорт при глубоком дыхании.
Щемящая боль в груди — яркий признак многих проблем в организме. Для выявления истинной причины такого состояния важно комплексно обследовать весь организм.
Пациенты с непрерывной болью направляются на рентген, ультразвук, МРТ. Важно своевременно обратиться за помощью к специалисту.














